再生障碍性贫血(aptastic1anemia,lAA)1(简称再障)是指由于获得性骨髓功能衰竭,l造成全血细胞减少的一种疾病。临床上以红细胞、i粒细胞和血小板减少所致的贫血、i感染和出血为特征。
再障呈世界性散发分布,l国内流行病学调查资料表明,l发病率约为0.74/10万人口,l较西方国家常见。国内发病以中青年居多,l男性略高于女性,l原发性稍多于继发性。
【病因和发病机制】
(一)病因
约半数以上患者无明确病因可寻,l称为原发性再障。以下所述为继发性再障的可能病因。
1.化学因素11包括种类繁多的药物和化学物质。国内以往氯(合)霉素所致再障的报道较多,l近年随着该类抗生素应用的减少,l其在再障发病中的意义已不突出。相反,l接触苯及其相关制剂引起的再障病例增多,l且屡有职业群体发生的情况。此外,l文献中也不乏除草剂和杀虫剂暴露以及长期染发(氧化染发剂和金属染发剂)相关再障发病的报道,l对此类职业或日常化学物暴露相关性再障应引起重视。化学物质引发的骨髓增生不良可呈剂量相关性和剂量非相关性(个体敏感性)。
2.物理因素11γ射线和X射线等高能射线产生的离子辐射能造成组织细胞损伤,l阻止DNA复制。骨髓是放射敏感组织,l其抑制程度与放射呈剂量依赖性效应。全身放射1~2.5Gy剂量可造成骨髓增生不良,l4.5Gy半数受照者死亡,l10Gy全部死亡。
3.生物因素11流行病学调查和研究表明,l再障发病可能与多种病毒感染有关,l其中以病毒性肝炎最为重要。肝炎相关性再障(hepatitis1associated1aplastic1anemia,lHAAA)多继发于非甲非乙型肝炎,l发病率<1.0%,l约占再障患者的3%。发病机制可能与病毒抑制造血细胞或免疫因素有关。HAAA患者多为青年男性,l在肝炎恢复期发病,l常表现为重型再障,l预后较差。其他可疑相关病毒尚有EB病毒、i微小病毒B19、i巨细胞病毒、i登革热病毒及HIV病毒等。
(二)发病机制
再障的发病机制尚未完全阐明。现有的证据表明,l再障的发病机制呈明显异质性和重叠性的特征。
1.造血干细胞缺陷11包括造血干细胞质的异常和量的减少,l以后者的证据更为充分。造血干细胞数量减少是各型再障的恒定发现,lCD34阳性细胞和长期培养起始细胞明显减少或缺如可资证明。范可尼贫血的染色体异常提示干细胞质量缺陷亦参与再障的发病。
2.造血微环境缺陷和造血生长因子异常11再障造血微环境缺陷的证据主要来源于动物模型,lSl/Sld小鼠缺乏kit配基(kit1ligand)亦称干细胞因子(stem1cell1factor),l出现再障表型。人类再障尚未发现Sl/Sld样的基因缺陷,l故造血微环境缺陷在人类再障发病中的意义尚难定论。异基因干细胞移植后,l患者造血重建可转换为供者型,l但作为造血微环境基础的骨髓基质仍为受者型。另外,l再障骨髓基质细胞分泌的大多数造血生长因子(hematopoietic1growth1factor)或造血正调节因子表现为升高,l而非减低。以上资料均提示再障患者的造血微环境并非发病的决定因素。
3.免疫功能紊乱11约半数患者T细胞亚群分布异常,l辅助T细胞/抑制T细胞(CD4+/CD8+)比例倒置。去除T细胞后,l体外培养可见细胞集落增加。已有确切证据表明再障患者有T细胞的异常激活,lT细胞产生的造血抑制因子(造血负调节因子)如干扰素-γ、i白介素2及肿瘤坏死因子-α水平升高。最近有研究发现再障患者产生造血抑制因子的Th1细胞比例升高,l而Th2细胞无明显变化。另外,l免疫抑制治疗再障有确切效果。上述结果以及其他研究表明,l再障患者免疫功能特别是细胞免疫出现异常,l骨髓造血组织(造血干细胞)作为靶器官遭受免疫损伤是再障发病的重要机制。然而,l对于异常免疫攻击的始动以及造血细胞的受击靶点仍有待深入研究。
【临床表现】
非重型再障多呈慢性发病,l重型患者可由非重型再障进展而来或呈急性发病。再障的临床表现与受累细胞系的减少及其程度有关。患者就诊时多呈中至重度贫血。粒细胞明显减少时,l患者易发生感染并出现不同程度的发热。除皮肤粘膜表浅感染外,l严重粒细胞减少者可发生深部感染如肺炎和败血症。以细菌感染为常见,l亦可见真菌感染。患者有出血倾向,l主要因血小板减少所致。常见皮肤粘膜出血,l如出血点、i鼻衄、i齿龈出血、i血尿及月经过多等。严重者可发生颅内出血,l是再障的主要死亡原因之一。再障罕有淋巴结和肝脾肿大。
【实验室检查】
1.血象11特点是全血细胞减少(pancytopenia),l而三系细胞减少程度不一。少数患者可呈二系细胞减少,l但无血小板减少时再障的诊断宜慎重。网织红细胞计数降低。贫血一般为正细胞正色素性,l但也可为大细胞性。
2.骨髓象11包括穿刺涂片和活检。穿刺涂片的特点是脂肪滴增多,l骨髓颗粒减少。多部位穿刺涂片增生不良,l三系造血有核细胞均减少,l早期细胞少见,l无明显病态造血现象,l非造血细胞成分如淋巴细胞、i浆细胞、i组织嗜碱细胞和网状细胞增多。非重型病例骨髓中仍可残存造血增生灶。该部位穿刺涂片可见有核细胞增生良好,l但恒有巨核细胞减少。在判断造血功能上,l骨髓活检优于骨髓穿刺,l主要特点是骨髓脂肪变,l三系造血细胞和有效造血面积均减少(<25%)。
3.其他检查11主要用于不典型病例的诊断。①骨髓核素扫描:i选用不同放射性核素,l可直接或间接判断骨髓的整体造血功能;②体外造血祖细胞培养:i细胞集落明显减少或缺如;③T细胞亚群:i部分患者CD4+/CD8+比例倒置;④其他:i粒细胞碱性磷酸酶活性升高,l血液红细胞生成素水平升高等。
【诊断和分型】
1.诊断11病史询问中应注意既往用药史及可疑化学和物理因素接触史。根据周围血全血细胞减少,l骨髓增生不良,l再障的诊断不难确立,l但应排除其他表现为周围血全血细胞减少的疾病。体征中如有淋巴结或脾肿大,l再障的诊断宜慎重。
2.分型11再障是一组异质性疾病,l不同类型的治疗原则及预后各异,l故诊断确立后应进行分型。国内外再障分型见下表。
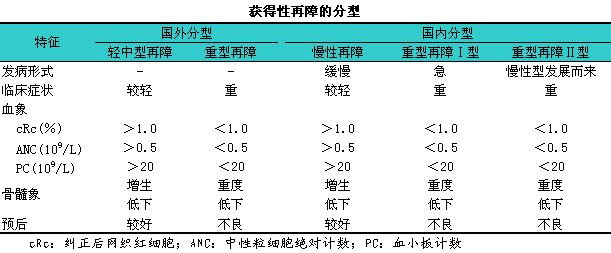
轻中型再障统称为非重型再障,l如符合重型再障标准,l而ANC<0.2×109/L者为极重型再障(very1severe1aplastic1anemia,lVSAA)。
【鉴别诊断】
主要与表现为外周血全血细胞减少的疾病相鉴别。
1.阵发性睡眠性血红蛋白尿症11阵发性睡眠性血红蛋白尿症(paroxysmal1nocturnal1hemoglobinuria,lPNH)是一种获得性克隆性红细胞膜缺陷溶血病,l与再障关系密切,l可相互转变。临床上可有血红蛋白尿(酱油色尿)发作,l实验室检查酸溶血试验(Ham1test)阳性,l血细胞免疫表型分析出现补体调节蛋白(如CD55和CD59)异常阴性表达群体。
2.骨髓增生异常综合征11是一种造血干细胞克隆性疾病。周围血象可呈全血细胞减少,l也可为一系或二系减少。多数患者骨髓增生活跃,l早期细胞增多,l出现病态造血为其特点。
3.非白血性白血病11部分急性白血病表现为周围血全血细胞减少,l幼稚细胞少见,l称为非白血性白血病(aleukemic1leukemia)。易与再障混淆,l但骨髓中有多数原始细胞,l不难鉴别。
4.急性造血停滞11是一种骨髓突然停止造血的现象。发病因素包括感染(尤其是微小病毒1B19)和药物。急性造血停滞(acute1arrest1of1hematopoiesis)多见于溶血性贫血的患者,l称为溶血危象(hemolytic1crisis),l但也可偶见于无溶血性贫血史的患者。发病较急,l贫血迅速发生或加重。血象以贫血为主,l网织细胞明显减少或缺如,l少数也可有白细胞和(或)血小板的减少,l类似急性再障表现。骨髓增生度自活跃至减低不等,l以红系减少为著,l偶可伴有其他细胞系的降低,l病程中可出现特征性的巨大原始红细胞。本病呈自限性经过,l多数在数周(2~6周)内恢复,l与再障可资鉴别。
5.恶性组织细胞病11恶性组织细胞病(malignant1histiocytosis)多数患者表现为全血细胞减少,l常伴高热和衰竭,l体征可有黄疸、i淋巴结肿大及肝脾肿大。骨髓或浸润的组织器官穿刺可发现异常组织细胞。近年来发现,l真性恶性组织细胞病少见,l以往诊断为本病者不少是高度侵袭性T细胞淋巴瘤某些亚型,l特别是Ki-1(CD30)阳性间变性大细胞淋巴瘤。
【治疗】
对获得性再障应仔细查找病因并加以去除,l如避免与有害因素的进一步接触。再障治疗宜采用综合措施,l并应强调早期正规治疗。根据分型选用下列治疗原则。
(一)支持治疗
是所有再障患者治疗的重要组成部分。应强调保持个人和环境卫生,l减少感染机会。有感染征象者,l及时应用有效抗生素。输血或成分输血是支持治疗的重要内容,l严重贫血者给予红细胞输注,l血小板低于20×109/L或有明显出血倾向者宜输注浓缩血小板,l以预防致命性出血(颅内出血)。如拟行干细胞移植,l则应尽量避免术前输血,l以提高植入成功率。
(二)非重型再障的治疗
国内治疗非重型再障仍以雄激素为首选,l总有效率为50%~60%。作用机制包括提高体内红细胞生成素的水平和直接促进红系造血。雄激素类药物种类繁多,l多选用口服剂型,l如司坦唑和十一酸睾酮等。司坦唑2mg或十一酸睾酮40mg,l口服,l每日3次。一般需用药6个月才能判断疗效。一种雄激素无效时,l可换用另一种,l或联用两种。部分患者可产生药物依赖性,l故病情缓解后不宜突然停药,l需进行维持治疗,l以减少复发。雄激素治疗的主要副作用是雄性化作用和肝功能损害。不少研究资料表明,l雄激素联合免疫抑制剂如环孢素可提高疗效。造血细胞因子对某些非重型再障可能有一定的疗效,l目前临床上应用的造血细胞因子有红细胞生成素、i粒细胞集落刺激因子(granulocyte1colony-stimulating1factor,lG-CSF)、i粒-巨噬细胞集落刺激因子(granulocyte-macrophage1colony-stimulating1factor,lGM-CSF)和白细胞介素11,l对相应细胞系有一定的刺激作用,l但疗效不持久,l停药后易复发,l与雄激素合用可能提高疗效。
国内辅助应用中医药和某些改善微循环(造血微环境)的药物治疗慢性再障,l可能有助于改善疗效,l但常缺乏严格的前瞻性随机病例对照研究资料,l且多与雄激素合用,l故对其确切价值仍有待进一步评估。
(三)重型再障的治疗
患者病情危重,l应予以积极治疗。单用雄激素治疗重型再障基本无效。近年来,l对重型再障的治疗已取得了不少进展,l可根据情况采用下列治疗措施。
1.异基因造血干细胞移植11再障患者造血干细胞质量缺陷是这一治疗措施的依据。年轻(<40岁)重型再障患者如有HLA相合供者可考虑采用。50%~70%的患者移植后可获长期生存。受家庭小型化及其他条件的限制,l国内以往较少应用该法治疗重型再障。非亲属供者和脐带血干细胞移植治疗重型再障均已有成功报道,l随着国内干细胞库的建立和扩大和其他条件的改善,l将会使更多患者获得干细胞移植的救治机会。影响异基因造血干细胞移植(allogeneic1hematopoietic1stem1cell1transplantation)疗效的主要因素是排斥和移植物抗宿主病。反复输血增加排斥机率,l故拟行异基因造血干细胞移植的患者应避免术前输血。
2.免疫抑制治疗11常用的免疫抑制剂有抗胸腺细胞球蛋白(ATG)或抗淋巴细胞球蛋白(ALG)和环孢素。单独或联合应用,l有效率50%~70%。一种药物无效,l换用另一种后,l约半数患者仍可奏效。联合用药(同时或序贯)效果优于单一用药。ATG或ALG是异种蛋白,l副作用有过敏反应和血清病等。环孢素对肝肾有损害作用。国外报道免疫抑制治疗的远期副作用是获得性克隆性疾病,l包括PNH、i骨髓增生异常综合征和急性白血病,l但国内少见。单用造血刺激因子治疗重型再障效果不确切,l与联合免疫抑制(ATG或ALG与CsA)配合治疗重型再障,l可能提高疗效。因此,l联合免疫抑制是目前国内重型再障治疗的主要选择。其他较新的免疫抑制剂如吗替麦考酚酯和他克莫司也已试用于再障治疗,l但尚需进一步积累资料才能作出评价。
【预后】
再障的预后依其分型而不同。重型再障在有效治疗出现前预后恶劣。主要死亡原因是颅内出血和严重感染。随着有效疗法的出现及临床应用,l重型再障的预后已获得明显改善。非重型再障病情进展缓慢,l经治疗后约70%~80%患者病情可获不同程度改善,l预后较好,l唯血小板较难完全恢复。再障治疗时间长,l病情可出现反复,l且部分患者多方治疗效果不佳,l故总体来说仍属于难治性血液病的范畴。
【预防】
有病因可寻的继发性再障患者应避免对有害因素的继续接触。强化劳动保护法规,l提高个人防护意识,l减少或杜绝暴露于有害因素的机会。