贫血(anemia)是指外周血中单位容积内的红细胞数(RBC)、i血红蛋白量(Hb)或红细胞压积(Hct)低于正常。由于婴儿和儿童的红细胞数、i血红蛋白和红细胞压积随年龄不同而有差异,l因此在诊断贫血时必须参照不同年龄正常值。根据世界卫生组织的资料,lHb的低限值在6个月~6岁者为110g/L,l6~14岁为120g/L,l海拔每升高1000米,lHb上升4%;低于此值者为贫血。6个月以下的婴儿由于生理性贫血等因素,l血红蛋白值变化较大,l目前尚无统一标准。我国小儿血液会议暂定:iHb在新生儿期<145g/L,l1~4月时<90g/L,l4~6个月时<100g/L者为贫血。
【贫血的分类】
1.贫血程度分类11根据外周血血红蛋白含量可分为四度:i①轻度,lHb从正常下限~90g/L;②中度,lHb为~60g/L;③重度,lHb为~30g/L;④极重度,lHb<30g/L。新生儿Hb为144~120g/L者为轻度,l~90g/L者为中度,l~60g/L者为重度,l<60g/L者为极重度。
2.病因分类11根据造成贫血的原因将其分为失血性、i溶血性和红细胞或血红蛋白生成不足三类。
(1)红细胞和血红蛋白生成不足
1)缺乏造血物质:i如缺铁性贫血(铁缺乏)、i营养性巨幼细胞贫血(维生素B12、i叶酸缺乏)、i维生素B6缺乏/效应性贫血、i铜缺乏、i维生素C缺乏等。
2)骨髓造血功能障碍
a.再生障碍性贫血:i①先天性,l如范可尼(Fanconi)贫血;②后天性,l分特发性和获得性。
b.单纯红细胞再生障碍性贫血:i分为先天性和贫血性。
3)红细胞生成素不足:i慢性炎症性疾病(慢性感染、i儿童类风湿病、i系统性红斑狼疮等)、i慢性肾病、i甲状腺功能低下、i垂体功能低下、i蛋白质缺乏、i氧亲和力下降的血红蛋白病。
4)其他:i铅中毒、i铁粒幼细胞性贫血、i红细胞生成性原卟啉症、i乳清酸血症;骨髓浸润伴发的贫血(白血病、i恶性淋巴瘤等)。
(2)溶血性贫血
1)红细胞内在缺陷
a.红细胞膜结构缺陷:i遗传性球形红细胞增多症、i遗传性椭圆形红细胞增多症、i口形红细胞增多症、i棘状细胞增多等。
b.红细胞酶缺乏:i①糖的无氧酵解通路酶缺乏,l如丙酮酸激酶(PK)缺乏、i葡萄糖磷酸异构酶(GPI)缺乏、i己糖激酶(HK)缺乏、i磷酸果糖激酶(PFK)缺乏、i磷酸丙糖异构酶(TPI)缺乏、i磷酸甘油酸激酶(PGK)缺乏等;②磷酸戊糖旁路和谷胱甘肽代谢途径酶缺乏,l如葡萄糖-6-磷酸脱氢酶(G6PD)缺乏、i谷胱甘肽合成酶(GSHsyn)缺乏、i谷胱甘肽还原酶(GR)缺乏等;③核苷酸代谢途径酶缺乏,l如嘧啶5’核苷酸酶(P5’N)缺乏。
c.血红蛋白合成与结构异常:i①珠蛋白肽链量的异常,l如地中海贫血(珠蛋白生成障碍性贫血);②珠蛋白肽链异常,l如血红蛋白S、iE、iC、iD、i等。
2)红细胞外在因素
a.免疫因素:i体内存在破坏红细胞的抗体,l如新生儿溶血症、i自身免疫性溶血性贫血、i药物所致的免疫性溶血性贫血等。
b.感染因素:i因细菌的溶血素或疟原虫对红细胞的破坏。
c.物理化学因素:i如烧伤、i苯、i铅、i砷、i蛇毒等可直接破坏红细胞。
d.其他:i如脾功能亢进、i阵发性睡眠性血红蛋白尿症、i血栓性血小板减少性紫癜、i弥散性血管内凝血等。
(3)失血性贫血
1)急性失血:i如创伤性大出血,l出血性疾病等。
2)慢性失血:i如溃疡病、i钩虫病、i鲜牛奶过敏、i肠息肉、i特发性肺含铁血黄素沉着症等。
3.形态分类11这种分类的基础是根据检测红细胞数、i血红蛋白量和红细胞压积计算红细胞平均容积(MCV)、i红细胞平均血红蛋白(MCH)和红细胞平均血红蛋白浓度(MCHC)的结果而将贫血分为四类(下表)。
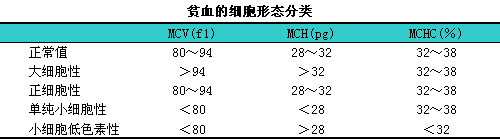
形态分类有助于病因分析(下表)。

【临床表现】
贫血的临床表现与其病因、i程度轻重、i发生急慢等因素有关。一般而论,l急性贫血如急性失血或溶血,l虽贫血程度轻,l亦可引起严重症状甚至休克;而慢性贫血,l早期由于机体各器官的代偿功能较好,l可无症状或症状较轻,l当代偿不全时才逐渐出现症状。由于红细胞的主要功能是携带氧气输送至全身,l故贫血时,l血液含氧量减少而呈低氧血症,l引起组织与器官缺氧而产生一系列症状。
1.一般表现11皮肤、i粘膜苍白为突出表现。贫血时皮肤(面、i耳轮、i手掌等)、i粘膜(睑结膜、i口腔粘膜)及甲床呈苍白色;重度贫血时皮肤往往呈蜡黄色,l易误诊为合并轻度黄疸;相反,l伴有黄疸、i青紫或其他皮肤色素改变时可掩盖贫血的表现。此外,l病程较长的患儿还常常有易疲倦、i毛发干枯、i营养低下、i体格发育迟缓等症状和表现。
2.造血器官反应11婴儿期由于骨髓几乎全是红髓,l当造血需要增加时,l骨髓代偿能力不足而出现骨髓外造血(再生障碍性贫血一般很少引起骨髓外造血),l导致肝脾和淋巴结肿大,l外周血中可出现有核红细胞、i幼稚粒细胞。
3.各系统症状
(1)循环和呼吸系统:i贫血时,l由于组织缺氧,l可出现一系列代偿功能改变,l如通过心率加快和呼吸加速来达到增加运输氧气的功能。体格检查可出现呼吸加速、i心率加快、i脉搏加强、i动脉压增高,l有时可见毛细血管搏动。在重度贫血代偿功能失调时,l则出现心脏扩大,l心前区收缩期杂音,l甚至发生充血性心力衰竭。
(2)消化系统:i胃肠蠕动及消化酶分泌功能均受影响,l出现食欲减退、i恶心、i腹胀或便秘等。
(3)神经系统:i常表现精神不振,l注意力不集中,l情绪易激动等。年长儿可有头痛、i昏眩、i眼前有黑点或耳鸣等。
【诊断要点】
对于任何贫血患儿,l必须寻找出其贫血的原因,l才能进行合理和有效的治疗。因此,l详细询问病史、i全面的体格检查和必要的实验室检查是做出贫血病因诊断的重要依据。
1.病史11询问病史时注意下列各项:i
(1)发病年龄:i可提供诊断线索。对出生后即有严重贫血者要考虑产前、i产时或产后失血(胎儿-母体输血、i胎儿-胎儿输血、i脐带出血、i胎盘早期剥离等);生后24小时内出现贫血伴有黄疸者,l以新生儿溶血症(ABO或Rh血型不合所致)可能性大;婴儿期发病者多考虑营养缺乏性贫血、i遗传性溶血性贫血;儿童期发病者多考虑慢性出血性贫血、i再生障碍性贫血、i其他造血系统疾病、i全身性疾病引起的贫血。
(2)病程经过和伴随症状:i起病急、i病程短者,l提示急性溶血或急性失血;起病缓慢者,l提示营养性贫血、i慢性失血、i慢性溶血等。如伴有黄疸和血红蛋白尿提示溶血;伴有呕血、i便血、i血尿、i瘀斑等提示出血性疾病;伴有神经和精神症状如嗜睡、i震颤等提示维生素B12缺乏;伴有骨病提示骨髓浸润性病变,l肿瘤性疾病多伴有发热、i肝脾及淋巴结肿大。
(3)喂养史:i详细了解婴幼儿的喂养方法及饮食的质与量对诊断和病因分析有重要意义。如1岁内单纯乳类喂养而少加辅食,l幼儿及年长儿饮食质量差或搭配不合理者,l可能为缺铁性贫血;单纯母乳(缺乏维生素B12)或羊乳(缺乏叶酸)喂养未及时添加辅食的婴儿,l易患营养性巨细胞性贫血。
(4)过去史:i询问有无寄生虫病特别是钩虫病史;询问其他系统疾病,l如消化系统疾病、i慢性肾病、i严重结核、i慢性炎症性疾病如类风湿病等可引起与贫血有关的疾病。此外,l还要询问有无服用对造血系统不良影响的药物如氯霉素、i磺胺等。
(5)家族史:i与遗传有关的贫血,l如遗传性球形红细胞增多症、iG6PD缺乏、i地中海贫血等,l家族(或近亲)中常伴有同样患者。
2.体格检查11应注意下列各项:i
(1)生长发育:i慢性贫血往往有生长发育障碍。某些遗传性溶血性贫血,l特别是重型β-地中海贫血,l除发育障碍外还表现有特殊面貌,l如颧、i额突出,l眼距宽,l鼻梁低,l下颌骨较大等。
(2)营养状况:i营养不良常伴有慢性贫血。
(3)皮肤、i粘膜:i皮肤和粘膜苍白的程度一般与贫血程度成正比。小儿自主神经功能不稳定,l故面颊的潮红与苍白有时不一定能正确反映有无贫血,l观察甲床、i结合膜及唇粘膜的颜色比较可靠。长期慢性贫血者皮肤呈苍黄,l甚至呈古铜色;反复输血皮肤常有色素沉着。如贫血伴有皮肤、i粘膜出血点或瘀斑,l要注意排除出血性疾病和白血病。伴有黄疸时提示溶血性贫血。
(4)指甲和毛发:i缺铁性贫血的患儿指甲菲薄、i脆弱,l严重者扁平甚至呈匙形反甲。巨幼细胞贫血头发细黄、i干稀、i无光泽,l有时呈绒毛状。
(5)肝脾和淋巴结肿大:i这是婴幼儿贫血常见的体征。肝脾轻度肿大多提示髓外造血;如肝脾明显肿大且以脾大为主者,l多提示遗传性溶血性贫血。贫血伴有明显淋巴结肿大者,l应考虑造血系统恶性病变(如白血病、i恶性淋巴瘤)。
除上述病史与体检资料外,l还应注意贫血对各系统的影响,l如心脏扩大和心尖部收缩期杂音等,l以及各系统可能的其他损害与贫血的因果关系。
【辅助检查】
血液检查是贫血鉴别诊断不可缺少的措施,l临床上应由简而繁进行。一般根据病史、i体征和初步的实验室检查资料,l通过综合分析,l对大多数贫血可做出初步诊断或确定诊断;对一些病情复杂暂时不能明确诊断者,l亦可根据初步线索进一步选择必要的检查。
1.血常规11红细胞计数和血红蛋白可确定有无贫血及其程度,lMCV、iMCH、iMCHC可帮助判断形态分类,l白细胞和血小板计数可协助诊断或初步排除造血系统其他疾病(如白血病)以及感染性疾病所致的贫血。
2.红细胞形态11这是一项简单而又重要的检查方法。仔细观察血涂片中红细胞大小、i形态及染色情况,l对贫血的诊断有较大启示。如红细胞较小、i染色浅、i中央淡染色区扩大,l多提示缺铁性贫血;红细胞呈球形,l染色深提示遗传性球形细胞增多症;红细胞大小不等,l染色浅并有异形、i靶形和碎片者,l多提示地中海贫血;红细胞形态正常则见于急性溶血或骨髓造血功能障碍。还可同时观察血涂片中白细胞和血小板的形态和数量的改变,l对判断贫血的原因也有帮助。
3.网织红细胞计数11可反映骨髓造红细胞的功能。增多提示骨髓造血功能活跃,l可见于急慢性溶血或失血性贫血;减少提示造血功能低下,l可见于再生障碍性贫血、i营养性贫血等。此外在治疗过程中定期检查网织红细胞计数,l有助于判断疗效,l如缺铁性贫血经合理的治疗后,l网织红细胞在1周左右即开始增加。
4.骨髓检查11涂片检查可直接了解骨髓造血细胞生成的质和量的变化,l对某些贫血的诊断具有决定性意义(如白血病、i再生障碍性贫血、i营养性巨幼红细胞性贫血)。骨髓活检对白血病、i转移瘤等骨髓病变具有诊断价值。
5.血红蛋白分析检查11如血红蛋白碱变性试验、i血红蛋白电泳、i包涵体生成试验等,l对地中海贫血和异常血红蛋白病的诊断有重要意义。
6.红细胞脆性试验11脆性增高见于遗传性球形细胞增多症;减低则见于地中海贫血。
7.特殊检查11红细胞酶活力测定对先天性红细胞酶缺陷所致的溶血性贫血有诊断意义;抗人球蛋白试验可以协助自身免疫性溶血的诊断;血清铁、i铁蛋白、i红细胞游离原卟啉等检查可以分析体内铁代谢情况,l以协助诊断缺铁性贫血;核素51铬可以测定红细胞寿命;基因分析方法对遗传性溶血性贫血不但有诊断意义,l还有产前诊断价值。
【治疗】
1.去除病因11这是治疗贫血的关键,l有些贫血在病因去除后,l很快可以治愈。对一些贫血原因暂时未明的,l应积极寻找病因,l予以去除。
2.一般治疗11加强护理,l预防感染,l改善饮食质量和搭配等。
3.药物治疗11针对贫血的病因,l选择有效药物给予治疗,l如铁剂治疗缺铁性贫血,l维生素B12和叶酸治疗营养性巨幼细胞贫血,l肾上腺皮质激素治疗自身免疫性溶血性贫血和先天性纯红细胞再生障碍性贫血,l联合免疫抑制(抗胸腺球蛋白、i甲泼尼龙、i环孢素A)治疗再生障碍性贫血等。
4.输血治疗法11当贫血引起心功能不全时,l输血(凡有条件的均应输红细胞)是抢救措施。对长期慢性贫血者,l若代偿功能良好,l可不必输血,l必须输血时应注意输血的量和速度,l贫血愈严重,l一次输血量愈少且速度宜慢。一般选用浓缩红细胞,l每次5~10ml/kg计,l速度不宜快,l以免引起心力衰竭和肺水肿。对于贫血合并肺炎的患儿,l每次输血量更应减少,l速度减慢。
5.造血干细胞移植11这是目前根治一些遗传性溶血性贫血和再生障碍性贫血的有效方法,l如有HLA相配的造血干细胞来源应予首选。
6.并发症治疗11婴幼儿贫血易合并急、i慢性感染,l营养不良,l消化紊乱等,l应予积极治疗。同时还应考虑贫血与合并症的相互影响的特点,l如贫血患儿在消化紊乱时对于体液失衡的调节能力较无贫血的小儿差,l在输液治疗时应予注意。