第五次全国传染病寄生虫病学术会议111995年5月11北京病毒性肝炎临床表现复杂,l在做出诊断时切忌主观片面地只依靠某一点或一次异常就肯定诊断,l需要依据流行病学,l临床症状、i体征及实验室检查,l缔合患者具体情况及动态变化进行综合分析,l做好鉴别。然后根据特异性检查结果做出病原学诊断,l才得以确诊。
临床诊断
(一)临床分型
l.急性肝炎:i11①急性无黄疸型;②急性黄疸型。
2.慢性肝炎:i11①轻度;②中度;③重度。
3.重型肝炎:i11①急性重型肝炎;②亚急性重型肝炎,l③慢性重捌肝炎。
4.淤胆型肝炎。
5.肝炎肝硬化。
(二)各临床型的诊断依据
1.急性肝炎
1)急性无黄疸型肝炎:i应根据流行病学资料、i症状、i体征,l化验及病原学检测综合判断,l并排除其他疾患。①流行病学资料;密切接触史指与确诊病毒性肝炎患者(特别是急性期)同吃,l同住、i同生活或经常接触肝炎病毒污染物(如血液、i粪便)或有性接触而未采取防护措施者。注射史指在半年内曾接受输血、i血液制品,l及消毒不严格的药物注射、i免疫接种、i针刺治疗等。②症状指近期内出现的持续几天以上的,l无其他原因可解释的症状,l如乏力、i食欲减退、i恶心等。③体征指肝肿大并有压痛、i肝区叩击痛,l部分患者可有轻度脾肿大。④化验主要指血清ALT活力增高。⑤病原学检测阳性。
凡化验阳性并且流行病学资料、i症状、i体征3项中有两项阳性或化验及体征(或化验及症状)均明显阳性,l并排除其他疾病者可诊断为急性无黄疸型肝炎。
凡单项血清ALT增高,l或仅有症状、i体征,l或仅有流行病学史及b、ic、id三项中之一项,l均为疑似病例。对疑似病例应进行动态观察或结合其他检查(包括肝活体组织检查)做出诊断。疑似病例如病原学诊断为阳性,l且除外其他疾病者可以确诊。
2)急性黄疸型肝炎:i凡符合急性黄疸肝炎诊断条件,l且血清胆红素>17.1μmol/L,l或尿胆红素阳性,l并排除其他原因引起的黄疸,l可诊断为急性黄疸型肝炎;
2.慢性肝炎
既往有乙型、i丙型、i丁型肝炎或HBsAg携带史或急性肝炎病程超过半年,l而目前仍有肝炎症状、i体征及肝功异常者可以诊断为慢性肝炎。发病日期不明或虽无肝炎病史,l但影像学、i腹腔镜或肝活体组织病理检查符合慢性肝炎改变,l或根据症状、i体征、i化验综合分析亦可做出相应诊断。为反映肝功能损害程度临床可分为:i
1)轻度(相当于原CPH或轻型CAH):i病情较轻,l症状不明显或虽有症状、i体征,l但生化指标仅1~2项轻度异常者。
2)中度(相当于原中型CAH):i症状、i体征、i实验室检查居于轻度和重度之间者。
3)重度,l有明显或持续的肝炎症状,l如乏力、i纳差、i腹胀、i便溏等,l可伴有肝病面容、i肝掌、i蜘蛛痣或肝脾肿大而排除其他原因且无门脉高压征者。实验室检查血清ALT反复或持续升高,l白蛋白减低或A/G比例异常,l丙种球蛋白明显升高,l凡白蛋白≤32g/L、i胆红素>85.5μmol/L、i凝血酶原活动度60%~40%-项检测中有一项达上述程度者即可诊断为慢性肝炎重度,l见下表。
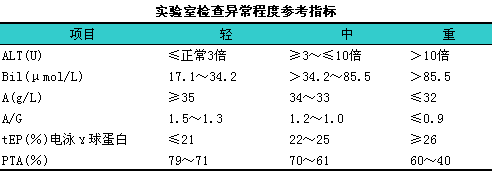
目前尚缺乏能反映肝纤维化程度的指标,l血清透明质酸(HA)、iⅢ型胶原前肽(PⅢP)、iⅣ型胶原(IV-C)、i层黏蛋白(LN)及脯氨酸肽酶(PCD)等项检测可以反映胶原合成状态,l有条件者可积极开展并根据其异常程度结合病理来判断慢性肝炎纤维化的轻、i中、i重度(具体数值尚待进一步积累资料后确定)。
3.重型肝炎
1)急性重型肝炎:i急性黄疸型肝炎,l起病后10天内迅速出现精神神经症状(按V度分,l肝性脑病Ⅱ度以上)凝血酶原活动度低于40%而排除其他原因者,l同时患者常有肝浊音界进行性缩小,l黄疸急剧加深、i肝功能明显异常(特别是血清胆红素大于171μmol/L)应重视昏迷前驱症状(行为反常、i性格改变、i意识障碍、i精神异常)以便做出早期诊断。因此,l急性黄疸型肝炎患者如有严重的消化道症状(如食欲缺乏、i频繁呕吐、i腹胀或呃逆)、i极度乏力,l同时出现昏迷前驱症状者,l即应考虑本病,l即或黄疸很轻,l甚至尚未出现黄疸,l又具有上述诸症状者,l亦应考虑本病。
2)亚急性重型肝炎:i急性黄疸型肝炎:i起病后10天以上同时凝血酶原时间明显延长(凝血酶原活动度低于40%);具备以下指征之一者:i①出现Ⅱ度以上肝性脑病症状;②黄疸迅速上升(数日内血清胆红素上升大于171μmol/L),l肝功能严重损害(血清ALT升高或酶胆分离、i白/球蛋白倒置,l丙种球蛋白升高);③高度乏力及明显食欲减退或恶心呕吐,l重度腹胀或腹水,l可有明显出血现象(对无腹水及明显出血现象者,l应注意是否为本型的早期)。
3)慢性重型肝炎:i临床表现同亚急性重型肝炎,l但有慢性肝炎、i肝硬化或乙肝表面抗原携带史,l体征及严重肝功能损害,l或虽无上述病史,l但影像学、i腹腔镜检或肝穿检查支持慢性肝炎表现者。
为便于判定疗效及预后估计,l根据临床表现,l亚急性和慢性重型肝炎又均可分为早、i中、i晚3期。
早期:i符合急性肝衰的基本条件,l如严重的周身及消化道症状,l黄疸迅速加深,l但未发生明显的脑病,l亦未出现腹水。血清胆红素≥171/μmol/L,l凝血酶原活动度≤40%或经病理证实。
中期:i有Ⅱ度肝性脑病或明显腹水、i出血倾向(出血点或淤斑),l凝血酶原活动度≤30%。
晚期:i有难治性并发症如肝肾综合征、i消化道出血、i严重出血倾向(注射部位瘀斑),l严重感染,l难以纠正的电解质紊乱或Ⅱ度以上肝性脑病、i脑水肿,l凝血酶原活动度≤20%。
4.淤胆型肝炎
起病类似急性黄疸型肝炎,l但自觉症状常较轻,l常有明显肝肿大,l皮肤瘙痒、i大便发白。肝功能检查血清胆红素明显升高,l以直接胆红素为主,l表现为梗阻性黄疸如碱性磷酸酶、iγ-转肽酶、i胆固醇均有明显增高。梗阻性黄疸持续3周以上,l并除外其他肝内外梗阻性黄疸者,l可诊断为急性淤胆型肝炎。在慢性肝炎基础上发生上述临床表现者可诊断为慢性淤胆型肝炎。
5.肝炎肝硬化
早期肝硬化单凭临床资料很难确诊而必须依靠病理诊断。影像学(B型超声波、i1CT)诊断及腹腔镜诊断有参考价值。
凡慢性肝炎病人具有肯定的门脉高压证据,l如腹壁、i食管静脉曲张,l腹水。影像学诊断:i肝脏缩小。脾脏增大,l门静脉、i脾静脉增宽,l且除外其他能引起门脉高压的原因者,l均可诊断临床肝硬化。
1)活动性肝硬化:i慢性肝炎的临床表现依然存在,l特别是转氨酶升高,l黄疸,l白蛋白减低,l肝脏质地变硬,l脾进行性增大,l伴有门脉高压征。
2)静止性肝硬化:i有或无肝病病史,l转氨酶正常,l无明显黄疸,l肝质硬,l脾大,l伴有门脉高压征、i血清白蛋白低。
病原学诊断(一)病原学分型
目前病毒性肝炎的病原至少有5型,l即甲型肝炎病毒(HAV)、i乙型肝炎病毒(HBV)、i丙型肝炎病毒(HCV)、i丁型肝炎病毒(HDV)及戊型肝炎病毒(HEV)。
(二)各型病毒性肝炎病原学诊断依据
1.甲型肝炎:i急性肝炎患者血清抗.HAVIgM阳性,l可确诊为HAV近期感染。在慢性乙型肝炎或自身免疫性肝病患者血清中检测抗-HAVIgM阳性时,l判断HAV重叠感染应慎重,l须排除类风湿因子(RF)及其他原因引起的假阳性。
2.乙型肝炎11有以下任何一项阳性,l可诊断为现症HBV感染;①血清HBsAg阳性;②血清HBV1DNA阳性,l或HBV1DNA聚合酶阳性;③血清抗-HBe1IgM阳性;④肝内HBcAg和(或)HBsAg阳性,l或HBV1DNA阳性。
急性乙型肝炎诊断,l需与慢性乙型肝炎急性发作鉴别,l可参考下列动态指标:i①HBsAg滴度由高到低,l消失后抗-HBs阳转;②急性期抗-HBC1IgM滴度高,l抗-HBc1IgG阴性或低水平。
慢性乙型肝炎诊断:i临床符合慢性肝炎,l并有一种以上现症HBV感染标志阳性。
慢性HBsAg携带者诊断:i无任何临床症状和体征,l肝功能正常,lHBsAg持续阳性6个月以上者。
3.丙型肝炎
急性丙型肝炎诊断:i急性肝炎患者,l血清或肝内HCV1RNA阳性;或抗-HCV阳性,l但无其他型肝炎病毒的急性感染标志。
慢性丙型肝炎诊断;临床符合慢性肝炎,l血清抗-HCV阳性,1或血清和(或)肝内HCV1RNA阳性。
4.丁型肝炎:i11HDV为缺陷病毒,1依赖HbsAg才能复制,1可表现为HDV1HBV同时或重叠感染。
急性HDV1HBV同时感染:i急性肝炎患者,l除急性HBV感染标志阳性外,l血清抗-HD1IgM阳性,l抗-HDIgG低滴度阳性;或血清和(或)肝内HDAg、i1HDV1RNA阳性。
HDV-HBV重叠感染:i慢性乙型肝炎病人或慢性HBsAg携带者,l血清HDV1RNA和(或)HDAg阳性,l或抗-HD1IgM和抗-HD1IgG高滴度阳性,l肝内HDV1RNA和(或)HDAg阳性。
慢性丁型肝炎诊断:i临床符合慢性肝炎,l血清抗-HD1IgG持续高滴度,lHDV1RNA持续阳性,l肝内HDV1RNA和(或)HDAg阳性。
5.戊型肝炎:i11急性肝炎患者血清抗一HEV阳转或滴度由低到高,l或抗-HEV阳性>1:i20或斑点杂交法或聚合酶链反应(PCR)检测血清和(或)粪便HEV1RNA阳性。因检测抗一HEV-lgM的试剂和方法尚未标准化,l尚需继续研究,l但检测抗-HEV1IgM可作为诊断参考。
(三)确立诊断
凡临床诊断为急性、i慢性、i重型、i淤胆型肝炎或肝炎肝硬化病例,l经病原学或血清学特异方法确定某一型的患者即为该型确诊病例。两种或两种以上肝炎病毒同时感染者称为同时感染(eoInfectIon)。在已有一种肝炎病毒感染基础上,l又有另型肝炎病毒感染者称为重叠感染(supe-nfeCtIon)。
确诊的命名形式为临床分型与病原学分型相结合,l有组织学检查者附后。例如:i
1.病毒性肝炎(甲型;甲型乙型同时感染)
急性黄疸型(急性无黄疸型)
2.病毒性肝炎(乙型;乙型丁型重叠感染)
慢性(中度)
炎症活动程度211纤维化程度3
3.病毒性肝炎(丙型)。
亚急性重型11早期(中期,l晚期)。
4.HBsAg携带者近期感染另一型肝炎时亦可书写如下;①病毒性肝炎(甲型5戊型)急性黄疸型;②HBsAg携带者。
对甲、i乙、i丙、i丁、i戊5型肝炎病毒标志均阴性者可诊断为:i①急性(慢性)病毒性肝炎(病原未定)或②慢性肝炎(病毒性或自身免疫性未定)。
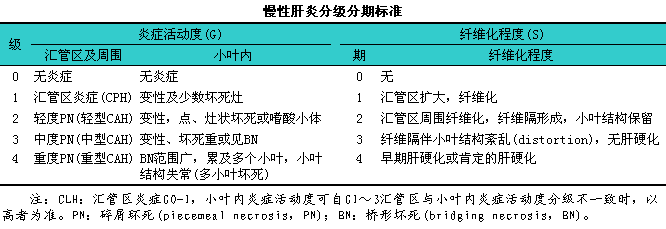
病理组织学诊断急性肝炎以炎症、i变性、i坏死为主,l纤维化不明显;慢性肝炎除炎症坏死外,l有不同程度纤维化。甚至发展为肝硬化。我们建议对急、i慢性肝炎均以痳西分类为基础。慢性肝炎还对炎症活动程度及纠维化程度进行分级(GO~4)分期(SO~4)划分标精力求具体,l这样既有利于统一标准,l也有利于动疮观察,l监测疗效及积累科研资料,l深化对各型病毒性肝炎自然规律的认识。
对肝穿标本建议作连续切片,l常规HE染仑外,l作网状纤维染色显示肝内纤维化程度,l同时作免疫组化染色,l有条件的单位根据需要可开展原住杂交及原位PCR,l以助确定病原及病毒复制状态。
1(一)急性病毒性肝炎
1.急性轻型肝炎11主要病变位于小叶内,l表现为肝细胞肿胀(水肿),l嗜酸性变、i脂肪变(主要见于丙肝)、i点状、i灶状坏死,l嗜酸小体,l肝窦内单个核细胞浸润,l窦壁细胞增生(丙肝常较明显)。有的可见某种程度伪小叶内胆汁淤飘,l肝毛细胆管内含胆栓,l坏死灶及窦内有小团含色素吞噬细胞聚集。临床具黄疽者,l这种改变比较明显,l有时可持续较久。汇管区炎症在乙肝时常不显著,l而其他各型比较明显,l甲型、i戊型肝炎时汇管区常见较多的浆细胞授润,l甲肝时常可见到淋巴细胞、i浆细胞浸润于肝小叶周边,l甚至出现肝细胞脱落,l类似碎屑坏死。丙肝汇管区炎症较明显,l有时呈滤泡样淋巴细胞聚集,l小胆管上皮细胞损伤。
2.伴桥形坏死的急性肝炎11或称为较重型的急性肝炎。组织学改变除见有电央带状坏死外,l余改变再急性轻型肝炎。预后较好,l坏死病变可逐渐恢复,l很少转为慢性。
(二)慢性病毒肝炎
慢性肝炎诊断应包括病因,l并按照病变程度分为轻、i中、i重3度(见下表)。
1.轻度慢性肝炎1(包括原CPH、iCLH及轻型CAH)G1-2,lSO-2。
(1)肝细胞变性,l点、i灶状坏死,l嗜酸小体。
(2)汇管区有/无炎细胞浸润,l扩大,l可见轻度碎屑坏死。
(3)小叶结构完整
2.中度慢性肝炎(相当于原CAH中型)G3,lS2-3。
(1)汇管区炎症重或伴重度碎屑坏死。
(2)桥形坏死范围广泛,l累及多数小叶。
(3)多数纤维间隔,l致小叶结构紊乱,l或形成早期肝硬化。
轻度:i部分汇管区受累,l界板破坏范围小。
肝硬化中度:i大部汇管区受累,l界板破坏范围可达50%,l小叶周边为明显。
重度:i扩大的汇管区周围PN广泛,l可深达小叶中带,l小叶边界严重参差不齐。
可见残留单个肝细胞或肝细胞呈腺泡状结构为纤维包绕。
为较为广泛的融合性坏死,l根据连接部位不同分3类:i
1.汇管区-汇管区(P-P)BN11主要由汇管区炎症及PN发展形成。
2.汇管区-小叶中央(P-C)BN11沿肝腺泡3区小叶中央与汇管区炎症、i坏死互相融合,l伴PN,l常致小叶结构破坏。
3.中央-中央(C-C)BN11两个小叶中心带的坏死灶相融合,l这类BN较易愈合。慢性肝炎病理诊断包括病因、i病变程度(分级、i分期)。
(三)重型肝炎
1.急性重型肝炎11临床表现为重型肝炎,l肝细胞呈大块性(坏死面积≥肝实质的2/3)或亚大块性坏死,l或大灶性的肝坏死伴肝细胞的重度水肿。
2.亚急性重型肝炎11病理学形态表现为肝细胞新旧不等的亚大块坏死(坏死面积≤50%);小叶周边出现团块状肝细胞再生;小胆管增生,l并常与增生的肝细胞移行,l重度淤胆,l尤其是小叶周边增生的小胆管及小叶间胆管较为显著。
3.慢性重型肝炎11病变特点表现为在慢性肝病(慢性肝炎或肝硬化)的病变背景上,l出现大块性(全小叶性)或亚大块新鲜的肝实质坏死。