1992年,l成人医学公布了有关全身炎症反应综合征(SIRS)、i脓毒症(sepsis)、i脓毒性休克(septic1shock)等的定义,l2001年对此进行了修订。国际儿科界对此一直没有公认的定义。我国成人医学界已将这一定义应用于临床,l但儿科界迄今仍沿用感染性休克、i败血症、i新生儿败血症等名称,l尚未与国际接轨。2002年2月,l来自加拿大、i法国、i荷兰、i英国和美国的从事脓毒症临床研究的20余位专家组成国际小组,l在得克萨斯圣安东尼奧召开了脓毒症定义大会。会议议题包括:i回顾第一次成人脓毒症定义大会;当前可利用的儿科SIRS和脓毒症的定义;器官功能障碍评分系统在成人和儿科的应用。会议还回顾了杀菌/渗透性增加蛋白(rBPI21)在脑膜炎球菌菌血症第三阶段的临床试验,l同时也回顾了美国食品和药物管理局的儿科试验指南。会议以成人医学定义为基础,l结合儿童各年龄组生理值的不同特点明确了儿童感染(Infection)、i脓毒症(sepsis)、i严重脓毒症(severe1sepsis)、i脓毒性休克(septic1shock)和器官功能障碍(organ1dysfunction)的概念。经3年实践,l于2005年1月发表。本次会议首次在儿科界确定了脓毒症的相关概念[包括儿科全身炎症反应综合征、i感染、i脓毒症、i严重脓毒症、i脓毒性休克和多器官功能障碍综合征(MODS)],l其目的是为大规模、i多中心的国际合作确定设计、i分析、i实施等具体工作标准,l促使小儿脓毒症的临床研究能成功进行,l进而改善脓毒症患儿的预后.这次大会对四个主要问题取得一致意见。现分述如下;
(一)脓毒症患儿如何划分年龄组
不同年龄组有不同的生理值范围。建议采用6个临床和生理意义上的年龄组:i刚出生儿<1周,l新生儿≥1周<1个月,l婴儿≥1个月<1岁,l学龄前儿童≥1岁<6岁,l学龄儿童≥6岁<12岁,l青少年≥12岁<18岁。刚出生儿不包括早产儿,l因其护理主要在新生儿重症监护病房。
(二)儿科SIRS、i感染、i脓毒症、i严重脓毒症、i脓毒性休克的定义
(见下表)

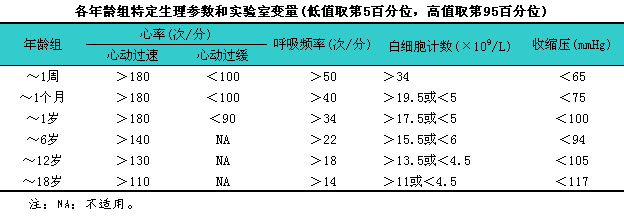

美国胸科医师学会(ACCP)和危重病医学会(SCCM)描述SIRS是发生外伤、i感染、i烧伤、i胰腺炎和其他疾病后的非特异炎症过程。脓毒症被定义为SIRS+感染。在Bone等研究的基础上修订了儿童SIRS的定义(上表)。诊断SIRS时,l成人和儿童主要的不同点在于,l儿童必须有体温或白细胞异常(若病儿仅心率和呼吸增快不应诊为SIRS)。在刚出生儿组,l心动过缓可能是SIRS的体征,l但年长儿心动过缓多出现在接近临终期。下表示各年龄组相关的生理参数值。
小儿中心温度≥38℃考虑为发热。中心体温必须经直肠、i膀胱、i口腔或中心导管探针测量。经鼓膜、i脚趾或腋窝所测温度不准确。在医院或医生办公室内留观4h所测体温比较可靠。发热可能源于过度包裹,l若怀疑包裹太严实,l应在解开束缚后15~30min测体温。低体温(如<36℃)可能提示严重感染。尤其在新生儿。
炎症的生物化学指标可能在某一天会证明是更客观的。血沉、iC反应蛋白、i碱缺失、i白介素6和前降钙素水平为潜在的SIRS生化指标。虽然一些指标是敏感的,l但缺乏特异性。当前尚无确切的生化指标。
会议接受了Bone等原发感染的标准。也接受脓毒症的定义(SIRS伴可疑或已证明的感染)。感染可能是细菌、i病毒、i真菌或立克次体所致。虽然细菌感染可通过培养或其他方法确定,l但其他病原体却不易肯定。血流动力学不稳定的基础上出现瘀斑和紫癜提示感染;发热、i咳嗽、i低氧血症。