中华医学会传染病与寄生虫病学分会、i肝病学分会2000年9月1111西安
病毒性肝炎的临床表现复杂,l切忌主观片面地只依靠某一项或某一次检查异常即作出诊断,l应根据流行病学史、i临床症状和体征、i实验室及影像学检查结果,l并结合患者具体情况及动态变化进行综合分析,l做好鉴别。然后根据肝类病毒学检测结果做出病原学诊断.最后确诊。
临床诊断
(一)临床分型
1.急性肝炎11①急性无黄疸型;②急性疸型。
2.慢性肝炎11①轻度;②中度;③重度。
3.重型肝炎11①急性重型肝炎;②亚急性重型肝炎;③慢性重型肝炎。
4.淤胆型肝炎。
5.肝炎肝硬化。
(二)各型肝炎的临床诊断依据
1.急性肝炎
(1)急性无黄疸型肝炎:i应根据流行病学史、i临床症状、i体征、i化验及病原学检测结果综合判断,l并排除其他疾病。①流行病学史:i如密切接触史和注射史等。密切接触史是指与确诊病毒性肝炎患者(特别是急性期)同吃、i同住、i同生活或经常接触肝炎病毒污染物(如血液、i粪便)或有性接触而未采取防护措施者。注射史是指在半年内曾接受输血、i血液制品及用未经严格消毒的器具注射药物、i免疫接种和针刺治疗等。②症状:i指近期内出现的、i持续几天以上但无其他原因可解释的症状,l如乏力、i食欲减退、i恶心等。③体征:i指肝肿大并有压痛、i肝区叩击痛,l部分患者可有轻度脾肿大。④化验:i主要指血清ALT升高。⑤病原学检测阳性。凡化验阳性,l且流行病学史、i症状和体征3项中有2项阳性或化验及体征(或化验及症状)均明显阳性,l并排除其他疾病者可诊断为急性无黄疸型肝炎。凡单项血清ALT升高,l或仅有症状、i体征,l或有流行病学史及②、i③、i④3项中有1项阳性者,l均为疑似病例。对疑似病例应进行动态观察或结合其他检查(包括肝组织病理学检查)做出诊断。疑似病例如病原学诊断阳性,l且除外其他疾病者可确诊。
(2)急性黄疸型肝炎:i凡符合急性肝炎诊断条件,l血清胆红素>17.1μmol/L,l或尿胆红素阳性,l并排除其他原因引起的黄疸,l可诊断为急性黄疸型肝炎。
2.慢性肝炎11急性肝炎病程超过半年,l或原有乙型、i丙型、i丁型肝炎或HBsAg携带史,l本次又因同一病原再次出现肝炎症状、i体征及肝功能异常者可以诊断为慢性肝炎。发病日期不明或虽无肝炎病史,l但肝组织病理学检查符合慢性肝炎,l或根据症状、i体征、i化验及B超检查综合分析,l亦可作出相应诊断。
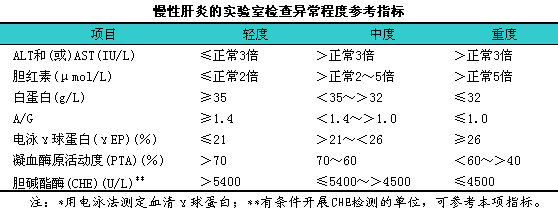
为反映肝功能损害程度,l慢性肝炎临床上可分为:i①轻度:i临床症状、i体征轻微或缺如,l肝功能指标仅l或2项轻度异常;②中度:i症状、i体征、i实验室检查居于轻度和重度之间;③重度:i有明显或持续的肝炎症状,l如乏力、i纳差、i腹胀、i尿黄、i便溏等.伴有肝病面容、i肝掌、i蜘蛛痣、i脾大并排除其他原因.且无门脉高压症者。实验室检查血清ALT和(或)天门冬氨酸转氨酶(AST)反复或持续升高,l白蛋白降低或白蛋白/球蛋白(A/G)比值异常、i丙种球蛋白明显升高。除前述条件外,l凡白蛋白≤32g/L,l胆红素大于5倍正常值上限,l凝血酶原活动度为<60%~>40%。胆碱酯酶<2500U/L,l4项检测中有1项达上述程度者即可诊断为重度慢性肝炎。
慢性肝炎的实验室检查异常程度参考指标见下表。
B超检查结果可供慢性肝炎诊断的参考:i①轻度:iB超检查肝脾无明显异常改变;②中度:iB超检查可见肝内回声增粗,l肝脏和(或)脾脏轻度肿大,l肝内管道(主要指肝静脉)走行多清晰,l门静脉和脾静脉内径无增宽;③重度:iB超检查可见肝内回声明显增粗,l分布不均匀;肝表面欠光滑,l边缘变钝;肝内管道走行欠清晰或轻度狭窄、i扭曲;门静脉和脾静脉内径增宽;脾脏肿大;胆囊有时可见“双层征”。
3.重型肝炎
(1)急性重型肝炎:i以急性黄疸型肝炎起病,l≤2周出现极度乏力,l消化道症状明显,l迅速出现Ⅱ度以上(按Ⅳ度划分)肝性脑病,l凝血酶原活动度低于40%并排除其他原因者,l肝浊音界进行性缩小,l黄疸急剧加深;或黄疸很浅,l甚至尚未出现黄疸,l但有上述表现者均应考虑本病。
(2)亚急性重型肝炎:i以急性黄疸型肝炎起病,l15天至24周出现极度乏力,l消化道症状明显,l同时凝血酶原时间明显延长,l凝血酶原活动度低于40%并排除其他原因者,l黄疸迅速加深,l每天上升≥17.1μmol/L或血清胆红素大于正常值l0倍,l首先出现Ⅱ度以上肝性脑病者,l称脑病型(包括脑水肿、i脑疝等);首先出现腹水及其相关症候(包括胸水等)者,l称为腹水型。
(3)慢性重型肝炎:i其发病基础有:i①慢性肝炎或肝硬化病史;②慢性乙型肝炎病毒携带史;③无肝病史及无HBsAg携带史,l但有慢性肝病体征(如肝掌、i蜘蛛痣等)、i影像学改变(如脾脏增厚等)及生化检测改变者(如丙种球蛋白升高,lA/G比值下降或倒置);④肝组织病理学检查支持慢性肝炎。慢性乙型或丙型肝炎,l或慢性HBsAg携带者重叠甲型、i戊型或其他肝炎病毒感染时要具体分析,l应除外由甲型、i戊型和其他型肝炎病毒引起的急性或亚急性重型肝炎。慢性重型肝炎起病时的临床表现同亚急性重型肝炎,l随着病情发展而加重,l达到重型肝炎诊断标准(凝血酶原活动度低于40%,l血清胆红素大于正常值l0倍)。
为便于判定疗效及估计预后,l亚急性重型和慢性重型肝炎可根据其临床表现分为早、i中、i晚3期:i①早期:i符合重型肝炎的基本条件,l如严重乏力及消化道症状,l黄疸迅速加深,l血清胆红素大于正常值10倍,l凝血酶原活动度≤40%~>30%,l或经病理学证实。但未发生明显的脑病,l亦未出现腹水;②中期:i有Ⅱ度肝性脑病或明显腹水、i出血倾向(出血点或瘀斑),l凝血酶原活动度≤30%~>20%;③晚期:i有难治性并发症,l如肝肾综合征、i消化道大出血、i严重出血倾向(注射部位瘀斑等)、i严重感染、i难以纠正的电解质紊乱或Ⅱ度以上肝性脑病、i脑水肿,l凝血酶原活动度≤20%。
4.淤胆型肝炎11起病类似急性黄疸型肝炎,l但自觉症状常较轻,l皮肤瘙痒,l粪便灰白,l常有明显肝脏肿大,l肝功能检查血清胆红素明显升高,l以直接胆红素为主,l凝血酶原活动度>60%或应用维生素K肌内注射后1周可升至60%以上,l血清胆汁酸、iγ谷氨酰转肽酶、i碱性磷酸酶、i胆固醇水平可明显升高,l黄疸持续3周以上,l并除外其他原因引起的肝内外梗阻性黄疸者,l可诊断为急性淤胆型肝炎。在慢性肝炎基础上发生上述临床表现者,l可诊断为慢性淤胆型肝炎。
5.肝炎肝硬化
(1)肝炎肝纤维化:i主要根据肝组织病理学检查结果诊断,lB超检查结果可供参考。B超检查表现为肝实质回声增强、i增粗,l肝脏表面不光滑,l边缘变钝,l肝脏、i脾脏可增大。但肝表面尚无颗粒状,l肝实质尚无结节样改变。肝纤维化的血清学指标如透明质酸(HA)、iⅢ型前胶原(PC-Ⅲ)、iⅣ型胶原(Ⅳ-C)、i层连蛋白(LN)4项指标与肝纤维化分期有一定相关性,l但不能代表纤维沉积于肝组织的量。
(2)肝炎肝硬化:i是慢性肝炎的发展结果,l肝组织病理学表现为弥漫性肝纤维化及结节形成。二者必须同时具备才能诊断。①代偿性肝硬化:i指早期肝硬化,l一般属Child-Pugh1A级。虽可有轻度乏力、i食欲减少或腹胀症状,l但无明显肝功能衰竭表现。血清白蛋白降低,l但仍≥35g/L,l胆红素≤35μmol/L,l凝血酶原活动度多大于60%。血清ALT及AST轻度升高,lAST可高于ALT,lγ-谷氨酰转肽酶可轻度升高。可有门脉高压症,l如轻度食管静脉曲张,l但无腹水、i肝性脑病或上消化道出血。②失代偿性肝硬化:i指中晚期肝硬化,l一般属Child-Pugh1B、iC级。有明显肝功能异常及失代偿征象,l如血清白蛋白<35g/L,lA/G<1.0,l明显黄疸,l胆红素>35μmol/L,lALT和AST升高,l凝血酶原活动度<60%。患者可出现腹水、i肝性脑病及门脉高压症引起的食管、i胃底静脉明显曲张或破裂出血。
根据肝脏炎症活动情况,l可将肝硬化区分为:i①活动性肝硬化:i慢性肝炎的临床表现依然存在,l特别是ALT升高;黄疸,l自蛋白水平下降,l肝质地变硬,l脾进行性增大,l并伴有门脉高压症。②静止性肝硬化:iALT正常,l无明显黄疸,l肝质地硬,l脾大,l伴有门脉高压症,l血清白蛋白水平低。
肝硬化的影像学诊断:iB超检查见肝脏缩小,l肝表面明显凹凸不平,l锯齿状或波浪状,l肝边缘变钝,l肝实质回声不均、i增强,l呈结节状,l门脉和脾门静脉内径增宽,l肝静脉变细,l扭曲,l粗细不均,l腹腔内可见液性暗区。
病原学诊断
(一)病原学分型
目前病毒性肝炎的病原至少有5型,l即甲型肝炎病毒(HAV)、i乙型肝炎病毒(HBV)、i丙型肝炎病毒(HCV)、i丁型肝炎病毒(HDV)及戊型肝炎病毒(H1EV)。关于GB病毒/庚型肝炎病毒(GBV-C/HGV)和TT病毒(TTV)的致病性问题尚有争议,l且目前国内外尚无正式批准的诊断试剂可供检测,l因此,l不宜将GBV-C/HGV和TTV纳人常规病毒性肝炎的实验室检测。
(二)各型病毒性肝炎病原学诊断依据
1.甲型肝炎11急性肝炎患者血清抗-HAVIgM阳性,l可确诊为HAV近期感染。在慢性乙型肝炎或自身免疫性肝病患者血清中检测抗-HAV1IgM阳性时,l判断HAV重叠感染应慎重,l须排除类风湿因子(RF)及其他原因引起的假阳性。接种甲型肝炎疫苗后2~3周约8%~20%接种者可产生抗-HAV1IgM,l应注意鉴别。
2.乙型肝炎11有以下任何l项阳性,l可诊断为现症HBV感染:i①血清HBsAg阳性;②血清HBV1DNA阳性;③血清抗-HBc1IgM阳性;④肝内HBcAg和(或)HBsAg阳性,l或HBVDNA阳性。
(1)急性乙型肝炎的诊断:i必须与慢性乙型肝炎急性发作鉴别。诊断急性乙型肝炎可参考下列动态指标:i①HBsAg滴度由高到低,lHBsAg消失后抗-HBs阳转;②急性期抗-HBc1IgM滴度高,l抗-HBc1IgG阴性或低水平。
(2)慢性乙型肝炎的诊断:i临床符合慢性肝炎,l并有l种以上现症HBV感染标志阳性。
(3)慢性HBsAg携带者的诊断:i无任何临床症状和体征,l肝功能正常,lHBsAg持续阳性6个月以上者。
3.丙型肝炎
(1)急性丙型肝炎的诊断:i临床符合急性肝炎,l血清或肝内HCV1RNA阳性;或抗-HCV阳性,l但无其他型肝炎病毒的急性感染标志。
(2)慢性丙型肝炎的诊断:i临床符合慢性肝炎,l除外其他型肝炎,l血清抗-HCV阳性,l或血清和(或)肝内HCV1RNA阳性。
4.丁型肝炎
(1)急性丁型肝炎的诊断:i①急性HDV、iHBV同时感染:i急性肝炎患者,l除急性HBV感染标志阳性外,l血清抗-HDV1IgM阳性,l抗-HDV1IgG低滴度阳性;或血清和(或)肝内HDVAg及HDV1RNA阳性。②HDV、iHBV重叠感染:i慢性乙型肝炎病人或慢性HBsAg携带者,l血清HDV1RNA和(或)HDVAg阳性,l或抗-HDV1IgM和抗-HDV1IgG阳性,l肝内HDV1RNA和(或)肝内HDVAg阳性。
(2)慢性丁型肝炎的诊断:i临床符合慢性肝炎,l血清抗-HDV1IgG持续高滴度,lHDV1RNA持续阳性,l肝内HDV1RNA和(或)HDVAg阳性。
5.戊型肝炎11急性肝炎患者血清抗-HEV阳转或滴度由低到高,l或抗-HEV阳性>1:20,l或斑点杂交法或反转录聚合酶链反应法(RT-PCR)检测.血清和(或)粪便HEV1RNA阳性。目前抗-HEV1IgM的检测试剂尚未标准化,l仍需继续研究,l但抗-HEV1IgM检测可作为急性戊型肝炎诊断的参考。
(三)确立诊断
凡临床诊断为急性、i慢性、i重型、i淤胆型肝炎或肝炎肝硬化病例,l经病原学或血清学特异方法确定为某一型的肝炎时即可确诊。两种或两种以上肝炎病毒同时感染者称为同时感染(co-infection)。在已有一种肝炎病毒感染基础上,l又感染另一型肝炎病毒称为重叠感染(super-infection)。
确诊的肝炎病例命名是以临床分型与病原学分型相结合,l肝组织病理学检查结果附后。例如:i
1.病毒性肝炎,l甲型(或甲型和乙型同时感染),l急性黄疸型(或急性无黄疸型)。
2.病毒性肝炎,l乙型(或乙型和丁型重叠感染),l慢性(中度),lG2S3(即炎症活动程度2;纤维化程度3)。
3.病毒性肝炎,l丙型,l亚急性重型,l腹水型,l早期(或中期或晚期)。
4.HBsAg携带者近期感染另一型肝炎病毒时可命名如下:i①病毒性肝炎,l甲型,l急性黄疸型;②HBsAg携带者。
对甲、i乙、i丙、i丁、i戊5型肝炎病毒标志均阴性者可诊断为:i①急性肝炎,l病因未定;②慢性肝炎,l病因未定。
组织病理学诊断
组织病理学检查在肝脏疾病的诊断、i分类及预后判定上占有重要地位,l是明确诊断、i衡量炎症活动度、i纤维化程度以及判定药物疗效的金标准。为避免因穿刺组织太小给正确诊断带来困难,l力求用粗针穿刺,l标本长度须在lcm以上(1.5~2.5cm)。至少在镜下包括3个以上汇管区。肝穿刺标本应做连续切片,l常规做苏木精-伊红(HE)及网状纤维和(或)Masson3色染色,l以准确判断肝内炎症、i肝组织结构改变及纤维化程度等。根据需要可开展肝组织内病毒抗原或核酸的原位检查,l以助确定病原及病毒复制状态。病理医生要加强肝脏病变的基本功训练,l力求对病变定性正确,l划分程度恰当,l并密切与临床相结合,l以保证组织病理学诊断的准确性。
(一)急性肝炎
急性肝炎为全小叶性病变,l主要表现为肝细胞肿胀、i水样变性及气球样变,l夹杂以嗜酸性变、i凋亡小体形成及散在的点、i灶状坏死,l同时健存肝细胞呈现再生,l胞核增大,l双核增多或出现多核;窦库普弗(Kupffer)细胞增生,l窦内淋巴细胞、i单核细胞增多;汇管区呈轻至中度炎症反应;肝内无明显纤维化。有的肝组织内可见淤胆,l肝毛细胆管内形成胆栓、i坏死灶及窦内有含黄褐色素的吞噬细胞聚集。上述改变在黄疸型患者较为明显。
(二)慢性肝炎
1.慢性肝炎的基本病变11小叶内除有不同程度肝细胞变性和坏死外,l汇管区及汇管区周围炎症常较明显,l常伴不同程度的纤维化,l主要病变为炎症坏死及纤维化。
(1)炎症坏死:i常见有点、i灶状坏死,l融合坏死,l碎屑坏死及桥接坏死,l后二者与预后关系密切,l是判断炎症活动度的重要形态学指标。①碎屑坏死(PN):i又称界面肝炎(interface1hepatitis)系肝实质和汇管区或间隔交界带的炎症坏死,l特点为单个核细胞浸润,l交界带肝细胞坏死,l肝星状细胞增生,l可致局部胶原沉积和纤维化。依病变程度可分为轻、i中、i重度,l是判定小叶炎症活动度的重要指标之一。轻度:i发生于部分汇管区,l界板破坏范围小,l界面肝炎限局;中度:i大部分汇管区受累,l界板破坏可达50%,l界面肝炎明显;重度:i炎症致汇管区扩大,lPN广泛。炎症坏死深达小叶中带,l致小叶边界严重参差不齐,l可致汇管区周围较广泛胶原沉积。②桥接坏死(BN):i为较广泛的融合性坏死,l根据坏死连接部位不同分3类:i汇管区-汇管区(P-P)BN:i主要由汇管区炎症及PN发展形成;汇管区-小叶中央区(P-C)BN:i沿肝腺泡3区小叶中央与汇管区炎症、i坏死互相融合,l常致小叶结构破坏;中央-中央(C-C)BN:i两个小叶中心带的坏死相融合。BN常导致桥接纤维化,l与预后密切相关。BN的多少是诊断中、i重度慢性肝炎的重要依据之一。
(2)纤维化:i指肝内有过多胶原沉积,l依其对肝结构破坏范围、i程度和对肝微循环影响的大小划分为1~4期(S1~4):Sl:i包括汇管区、i汇管区周围纤维化和限局窦周纤维化或小叶内纤维瘢痕,l二者均不影响小叶结构的完整性;S2:纤维间隔即桥接纤维化(bridging1fibrosis),l主要由桥接坏死发展而来,lS2虽有纤维间隔形成,l但小叶结构大部分仍保留;S3:大量纤维间隔,l分隔并破坏肝小叶,l致小叶结构紊乱,l但尚无肝硬化。此期一部分患者可出现门脉高压和食管静脉曲张;S4:早期肝硬化,l肝实质广泛破坏,l弥漫性纤维增生,l被分隔的肝细胞团呈不同程度的再生及假小叶形成。此期炎症多尚在进行,l纤维间隔宽大疏松。改建尚不充分。这与肝硬化不同,l在肝硬化时,l纤维间隔包绕于假小叶周围,l间隔内胶原及弹力纤维经改建,l多环绕假小叶呈平行排列。
2.慢性肝炎病变的分级、i分期(见下表)11将炎症活动度及纤维化程度分别分为l~4级(G)和l~4期(S)。炎症活动度按汇管区、i汇管区周围炎症及小叶内炎症程度定级,l当两者不一致时,l总的炎症活动度(G)以高者为准。

3.慢性肝炎的程度划分11慢性肝炎按活动度(G)可分为轻、i中、i重三度,l并应标明分期(S)。
(1)轻度慢性肝炎(相当于原慢性迁延性肝炎及轻型慢性活动性肝炎),lGl~2,lS0~2;①肝细胞变性,l点、i灶状坏死或凋亡小体;②汇管区有(无)炎症细胞浸润,l扩大,l有或无局限性碎屑坏死(界面肝炎);③小叶结构完整。
(2)中度慢性肝炎(相当于原中型慢性活动性肝炎),lG3,lSl~3:i①汇管区炎症明显,l伴中度碎屑坏死;②小叶内炎症严重,l融合坏死或伴少数桥接坏死;③纤维间隔形成,l小叶结构大部分保存。
(3)重度慢性肝炎(相当于原重型慢性活动性肝炎),lG4,lS2~4:①汇管区炎症严重或伴重度碎屑坏死;②桥接坏死累及多数小叶;③大量纤维间隔,l小叶结构紊乱,l或形成早期肝硬化。
4.慢性肝炎的组织病理学诊断11组织病理学诊断包括病因(根据血清或肝组织的肝炎病毒学检测结果确定病因)、i病变程度及分级分期结果。例如:i病毒性肝炎,l乙型,l慢性,l中度,lG3/S4;病毒性肝炎,l乙型+丙型,l慢性,l重度,lG4/S3。
(三)重型病毒性肝炎
1.急性重型肝炎11肝细胞呈一次性坏死,l坏死面积≥肝实质的2/3,l或亚大块性坏死,l或桥接坏死,l伴存活肝细胞的重度变性;坏死面积>肝实质2/3者,l多不能存活;反之,l肝细胞保留50%以上,l肝细胞虽有变性及功能障碍,l渡过急性阶段,l肝细胞再生迅速,l可望恢复。如发生弥漫性小泡性脂肪变性,l预后往往较差。
2.亚急性重型肝炎11肝组织新、i旧不一的亚大块坏死(广泛的3区坏死);较陈旧的坏死在网状纤维塌陷,l并可有胶原纤维沉积;残留肝细胞增生成团;可见大量小胆管增生和淤胆。
3.慢性重型肝炎11病变特点表现为在慢性肝病(慢性肝炎或肝硬化)的病变背景上.出现大块性(全小叶性)或亚大块性新鲜的肝实质坏死。
(四)肝硬化
1.活动性肝硬化11肝硬化伴明显炎症,l包括纤维间隔内炎症,l假小叶周围碎屑坏死及再生结节内炎症病变。
2.静止性肝硬化11假小叶周围边界清楚,l间隔内炎症细胞少,l结节内炎症轻。