中国中西医结合学会消化系统疾病专业委员会112003年11重庆溃疡性结肠炎中西医结合诊断、i辨证和疗效标准试行方案已执行10年,l近年来本病的诊断和治疗有了很大的进展,l经过本专业委员会数十位专家的反复讨论,l现修改重订如下。
(一)概念
溃疡性结肠炎(ulcerative1colitis,lUC)又称慢性非特异性溃疡性结肠炎,l系原因不明的大肠黏膜的慢性炎症和溃疡性病变,l临床以腹泻、i黏液脓血便、i腹痛为特征。中医属“泄泻”、i“痢疾”、i“便血”范畴。
(二)类型
1.西医分类11①初发型:i指无既往史而首次发作者。②慢性复发型:i临床最为多见,l症状较轻,l治疗后常有长短不一的缓解期,l与一般历时3~4周的发作期交替发生。③慢性持续型:i首次发作后肠道症状持续数月或数年,l可伴有肠外症状,l其间可有急性发作,l与慢性复发型相比,l此型结肠受累较广泛,l病变倾向于进行性。④急性暴发型:i症状严重,l伴全身中毒症状,l可伴中毒性巨结肠、i肠穿孔、i脓毒血症等并发症。注:i除暴发型外,l以上各型可相互转化。
2.中医证型
(1)大肠湿热证:iA.主要证候:i①腹泻黏液脓血便;②里急后重;③舌苔黄腻;④脉滑数或濡数。B.次要证候:i①肛门灼热;②身热;③下腹坠痛或灼痛;④口苦,l口臭;⑤小便短赤。C.证型确定:i具备主症2项(第1项必备,l以下同)加次症2项,l或主症第1项加次症3项。
(2)脾胃气虚证:iA.主要证候:i①腹泻便溏,l有黏液或少量脓血;②食少纳差;③食后腹胀;④舌质淡胖或有齿痕,l苔薄白;⑤脉细弱或濡缓。B.次要证候:i①腹胀肠鸣;②腹部隐痛喜按;③肢体倦怠;④神疲懒言;⑤面色萎黄。C.证型确定:i具备主症2项加次症2项,l或主症第1项加次症3项。
(3)脾肾阳虚证:iA.主要证候:i①久泻不愈,l大便清稀或伴有完谷不化;②腰膝酸软;③形寒肢冷;④食少纳差;⑤舌质淡胖或有齿痕,l苔白润;⑥脉沉细或尺脉弱。B.次要证候:i①五更泄或黎明前泻;②脐中腹痛,l喜温喜按;③腹胀肠鸣;④少气懒言;⑤面色咣白。C.证型确定:i具备主症2项加次症2项,l或主症第1项加次症3项。
(4)肝郁脾虚证:iA.主要证候:i①腹痛则泻,l泻后痛减,l大便稀烂或黏液便;②腹泻前有情绪紧张或抑郁恼怒等诱因;③胸胁胀闷;④舌质淡红,l苔薄白;⑤脉弦或弦细。B.次要证候:i①喜长叹息;②嗳气不爽;③食少腹胀;④矢气较频。C.证型确定:i具备主症2项加次症2项,l或主症1项加次症3项。
(5)阴血亏虚证:iA.主要证候:i①大便秘结或带少量脓血;②总有便意,l但排便困难;③午后低热;④失眠盗汗;⑤舌红少苔。8.次要证候:i①心烦易怒;②头晕目眩;③腹中隐隐灼痛;④神疲乏力;⑤脉细数。C.证型确定:i具备主症2项加次症2项,l或主症第1项加次症3项。
(6)血瘀肠络证:iA.主要证候:i①腹痛拒按,l痛有定处;②泻下不爽;③下利脓血、i血色紫暗或黑便;④舌紫或有瘀点、i瘀斑;⑤脉涩或弦。B.次要证候:i①肠鸣腹胀;②面色晦暗;③腹部有痞块;④胸胁胀痛;⑤肌肤甲错。C.证型确定:i具备主症2项加次症2项,l或主症舌象必备加次症2~3项。辨证说明:i证型确定以就诊当时的证候为准,l具备两个证者称为复合证(两个证同等并存,l如脾肾阳虚与肝郁脾虚证)或兼证型(一个证为主,l另一个证为辅,l前者称主证,l后者称兼证,l如脾胃气虚兼湿热证)。
(三)诊断标准
参照中华医学会消化病学分会炎症性肠病诊断标准执行,l2000年,l成都。
1.临床表现11有持续或反复发作的腹泻、i黏液脓血便伴腹痛、i里急后重和不同程度的全身症状。可有关节、i皮肤、i眼、i口及肝胆等肠外表现。
2.结肠镜检查11病变多从直肠开始,l呈连续性、i弥漫性分布,l表现为:i①黏膜血管纹理模糊、i紊乱、i充血、i水肿、i易脆、i出血及脓性分泌物附着;亦常见黏膜粗糙,l呈细颗粒状。②病变明显处可见弥漫性多发糜烂或溃疡。③慢性病变者可见结肠袋囊变浅、i变钝或消失,l假息肉及桥形黏膜等。
3.钡剂灌肠检查主要改变11①黏膜粗乱及(或)颗粒样改变;②肠管边缘呈锯齿状或毛刺样,l肠壁有多发性小充盈缺损;③肠管短缩,l袋囊消失呈铅管样。
4.黏膜病理学检查11有活动期与缓解期的不同表现。
(1)活动期:i①固有膜内弥漫性、i慢性炎细胞及中性粒细胞、i嗜酸性粒细胞浸润;②隐窝急性炎细胞浸润,l尤其上皮细胞及中性粒细胞浸润、i隐窝炎,l甚至形成隐窝脓肿,l可有脓肿溃人固有膜;③隐窝上皮增生,l杯状细胞减少;④可见黏膜表层糜烂,l溃疡形成,l肉芽组织增生。
(2)缓解期:i①中性粒细胞消失,l慢性炎细胞减少;②隐窝大小形态不规则,l排列紊乱;③腺上皮与黏膜肌层间隙增大。④潘氏细胞化生。
5.手术切除标本病理检查可发现肉眼及组织学上UC的上述特点:i在排除细菌性痢疾、i阿米巴痢疾、i慢性血吸虫病、i肠结核等感染性结肠炎及结肠性消化不良、i缺血性结肠炎、i放射性结肠炎等的基础上,l可按下列诊断标准诊断。
(1)根据临床表现和肠镜检查三项中之一项及(或)黏膜活检支持,l可诊断本病。
(2)根据临床表现和钡剂灌肠检查三项中之一项,l可诊断本病。
(3)临床表现不典型而有典型结肠镜或钡剂灌肠改变者,l也可以临床拟诊为本病,l并观察发作情况。
(4)临床上有典型症状或典型既往史而目前结肠镜或钡剂灌肠检查并无典型改变者,l应列为“疑诊”随访。
(5)初发病例、i临床表现和结肠镜改变均不典型者,l暂不诊断UC,l可随访3~6个月,l观察发作情况。
(6)完整的诊断应包括其临床类型、i严重程度、i病变范围、i病情分期及并发症。
1)临床类型:i初发型、i慢性复发型、i慢性持续型、i暴发型。
2)临床严重程度分级:i轻度:i患者腹泻每日4次以下,l便血轻或无,l无发热、i脉搏加快或贫血,l血沉正常。中度:i介于轻度和重度之间。重度:i腹泻每日6次以上,l明显黏液血便,l体温在37.5℃以上,l脉搏在90次/分以上,l血红蛋白<100g/L,l血沉>30mm/h。
3)病变范围:i可为直肠、i直乙结肠、i左半结肠、i全结肠、i区域性结肠受累。
4)病情分期:i活动期、i缓解期。
5)肠外表现及并发症:i肠外可有关节、i皮肤、i眼部、i肝胆等系统受累;并发症可有大出血、i肠穿孔、i中毒性巨结肠、i癌变等。
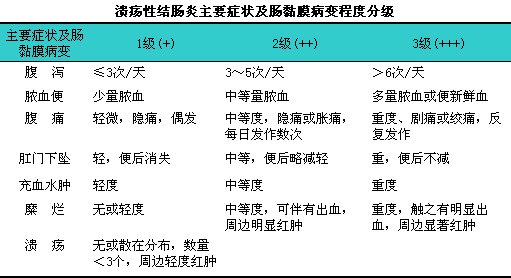
6.主要症状及肠黏膜病变轻重分级(见下表)。